Candidoses
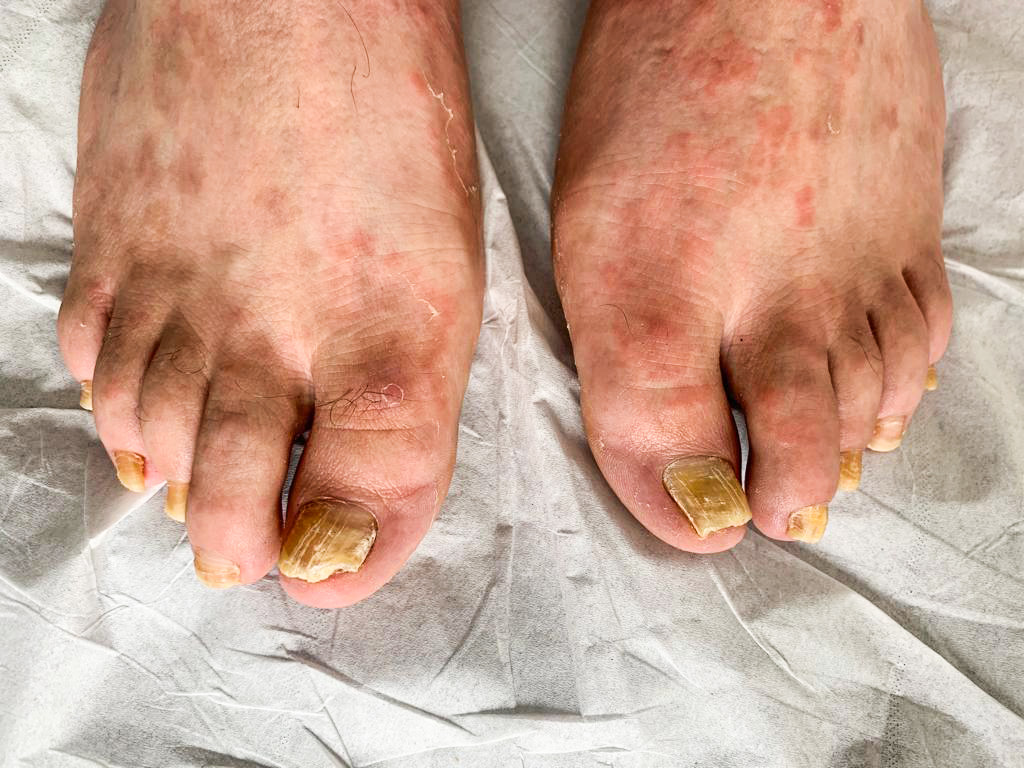
Candidoses: buccales , génitales, onyxis Affections fréquentes, cosmopolites et généralement bénignes. Infections opportunistes Atteinte cutanéo-muqueuse d’aspect variable selon la localisation ± enduit blanchâtre Germes impliqué : Candida albicans Terrain: Adulte++ sujet âgé+++ Transmission : Endogène surtout: multiplication à partir du tube digestif ou des muqueuses du patient lui-même Exogène: vénérienne pour certaines localisations génitales (balanite), maternelle pour le nouveau-né. Facteurs favorisants: Locaux Généraux Humidité, macération (obésité, contacts répétés avec l’eau…) pH acide (certains savons) Irritation chronique (prothèse dentaire) Xérostomie Déficits immunitaires (SIDA++ ) Diabète Grossesse Ages extrêmes de la vie Médicaments : antibiothérapie, œstroprogestatif, corticothérapie générale, immunosuppresseurs Diagnostic clinique : Intertrigos candidosiques Intertrigos candidosiques CLINIQUE : Grands Plis Éruption : érythématopustuleuse Atteinte bilatérale et symétrique Rouge vernissée et suintante Prurigineuse À fond fissuraire, parfois recouvert d’un enduit crémeux malodorant Évolution centrifuge À bordure émiettée, limitée par une fine collerette desquamative Topographie : creux axillaires, aux plis sous-mammaires, inguinaux, inter- et sous-fessiers, interdigitaux des mains et plus fréquemment des pieds. Petits Plis : Atteinte unilatérale Topographie : Plantaires : 4e espace Palmaires : 3e espace CLINIQUE : Début : périonyxis d’évolution subaiguë : bourrelet péri-unguéal, douloureux, inflammatoire, dont la pression laisse sourdre un peu de pus Onyxis : coloration brun verdâtre du bord proximal ou des bords latéraux de l’ongle Peau : érythémateuse, brillante, tendue Topographie : bord libre ou latéraux des ongles des mains Les examens mycologique et bactériologique permettent de reconnaître la paronychie candidosique des périonyxis Éruption érythématopustuleuse , rouge vernissée et suintante Coloration brun verdâtre des bords latéraux du pouce Pli axillaire Diagnostic différentiel : Intertrigo bactérien Dermatophytose Érythrasma Psoriasis inversé Dermatite séborrhéique Diagnostic différentiel : Au stade de périonyxis : périonyxis à staphylocoque doré, à pyocyanique Au stade d’onyxis, onyxis dermatophytique et psoriasique. Évolution : Évolution chronique et souvent récidivante Évolution : Évolution chronique, par poussées intermittentes. Surinfections bactériennes fréquentes, (bacille pyocyanique +++ ; teinte bleu-vert). Candidoses buccales Candidoses génitales CLINIQUE : 4 Formes : Perlèche Intertrigo de la commissure labiale, uni ou bilatérale Fond du pli érythémateux fissuraire, voire macéré Lésion pouvant s’étendre à la peau adjacente et au reste de la lèvre (chéilite) Glossite : langue rouge et dépapillée souvent associée à une stomatite Stomatite Inflammation aiguë ou chronique de la muqueuse buccale : sécheresse de la bouche (xérostomie) ; Sensation cuisante, goût métallique ou désagréable et/ou modification de la perception gustative (dysgueusie); Muqueuse (gencives et palais) brillante, rouge, vernissée et douloureuse Muguet Face interne des joues ; érythème recouvert d’un enduit blanchâtre se détachant facilement au raclage Dysphagie si extension au pharynx Prurit et brûlures anaux Anite rouge et fissuraire, suintante Atteinte de la langue : rouge et recouverte d’un enduit blanchâtre CLINIQUE : Vulvo-vaginite: très fréquente Leucorrhée typiquement abondante, blanchâtre et crémeuse, parfois minime Muqueuse vulvo-vaginale érythémato-œdémateuse, érosive, recouverte par endroits d’un enduit blanchâtre Extension possible au périnée, aux plis inter-fessiers et inguinaux. Signes associés : prurit, brûlures, dyspareunie Balanite : (très rare chez les patients circoncis) Transmission presque toujours d’origine sexuelle (IST) Erythème érosif, plus ou moins diffus, touchant le gland et le sillon balano-préputial, associé à des dépôts blanchâtres et à des vésiculo-pustules Accompagnée parfois de méatite avec erythème péri-méatique, dysurie et prurit et brûlures mictionnelles Muqueuse vulvo-vaginale érythémato-œdémateuse, érosive. Recouverte par endroits d’un enduit blanchâtre Diagnostic différentiel : perlèche streptococcique – perlèche syphilitique – perlèche herpétique – perlèche carentielle glossites carentielles ou métaboliques Diagnostic différentiel : Vulvovaginites infectieuses : bactérienne, parasitaire (trichomonose) Inflammatoires : lichen scléreux (en particulier chez la femme ménopausée) ; eczéma de contact ; lichénification ; psoriasis ; Tumorales : carcinome épidermoïde in situ, adénocarcinomes intra-épithélial à cellules claires (maladie de Paget extra-mammaire) balanites infectieuses : syphilis secondaire, herpès génital ; Irritatives (balanite de macération) ou inflammatoires (psoriasis) ; Carcinome intra-épithélial (in situ) Examen complémentaire : diagnostic clinique mais diagnostic de certitude est parfois nécessaire donc prélèvement pour examen direct et mise en culture > Prélèvement – lésions cutanéo-muqueuses : écouvillon – atteinte unguéale : découpage d’un fragment de tablette> Méthode d’analyse – Examen direct : recherche de levure bourgeonnantes et de la présence de pseudo-filaments ou de filaments – Culture sur milieu de Sabouraud : développement des colonies en 48 heures et diagnostic de l’espèce en cause Arbre décisionnel Autres Mycoses Teignes du cuir chevelu Dermatophytoses de la peau glabre Dermatophytoses unguéales Folliculites à Malassezia Dermatite séborrhéique