Erysipèle
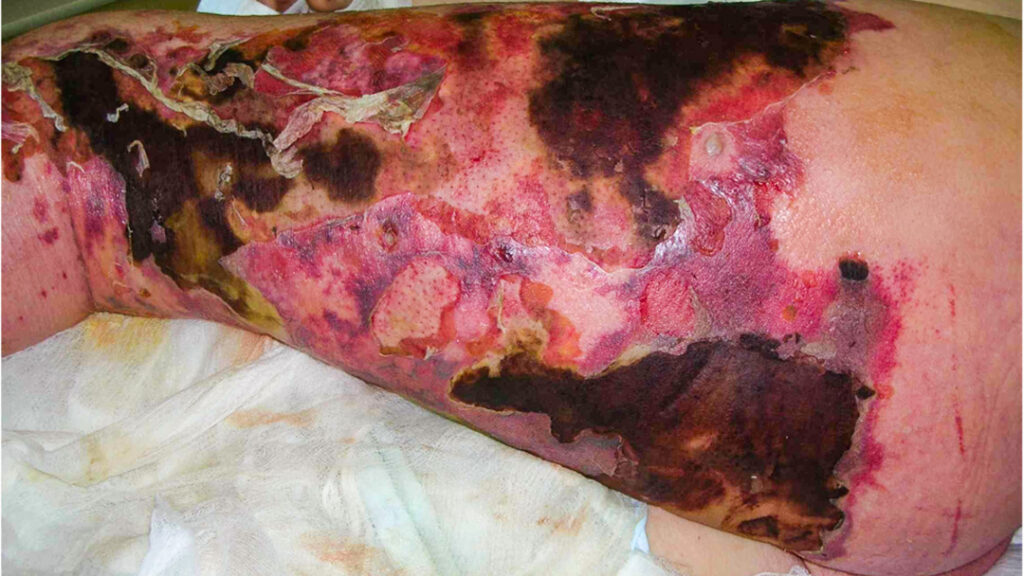
Érysipèle Infection aiguë non nécrosante d’origine bactérienne, limitée au derme et à l’hypoderme Lésion élémentaire : Placard érythémateux vif et infiltré Germe(s) impliqué(s) : Streptocoque B-hémolytique du groupe A +++ (SGA, Streptococcus pyogenes) . Streptocoques des groupes B, C ou G plus rarement Facteurs de risque : L’insuffisance veineuse Le lymphœdème (Ex : cas de cancer du sein chez la femme, avec ou sans chirurgie ou suite à une radiothérapie) L’ulcère variqueux L’obésité, le surpoids L’intertrigo interorteil Brèche cutanée préexistante (chirurgie, traumatisme, blessure, toxicomanie, etc.). Chez l’enfant, le principal facteur de risque : la varicelle. Diagnostic Clinique : Description : PLACARD INFLAMMATOIRE d’apparition brutale, fébrile: chaud, douloureux, œdémateux.La peau : tendue, luisante et chaude. Des lésions bulleuses ou purpuriques limitées peuvent être associées, sans signification défavorable Signes associés : *Mise en évidence d’une porte d’entrée (intertigo inter orteil, onychomycose, plaie…) *Lymphangite*ADP satellite sensible Signes de gravité : Terrains à risque : immunodépression, comorbidités susceptibles de décompensation, contexte social : dépendance, précarité. Signes généraux de mauvaise tolérance : fièvre élevée et mal tolérée (confusion), hypotension, tachycardie, autres extrémités froides, marbrures, tachypnée, oligurie, confusion. Signes locaux d’une dermohypodermite non nécrosante : hyperalgie, hypoesthésie ou anesthésie, livedo, bulles hémorragiques, crépitation, nécroses. Œdème très important : Thrombophlébite associée Topographie : Membre inférieur +++ , atteinte unilatérale avec limites imprécises Formes cliniques : Folliculites candidosiques, Acné, Certaines éruptions médicamenteuses L'ERYSIPELE DE JAMBE : LE PLUS FREQUENT L'ERYSIPELE DE LA FACE: LE 2ème EN FREQUENCE Clinique : Placard inflammatoire : Érythémateux (rouge vif) Œdémateux (peau tendue et luisante, chaude et douloureux, circonscrit, sans bourrelet périphérique) Extension progressive centrifuge à partir de la porte d’entrée Parfois vésiculo-bulles hémorragiques secondaires à l’œdème dermique Quelques pétéchies Pas de nécrose, Ni crépitation, Ni signe de choc, Ni hypoesthésie L’examen peut aussi retrouver : Une ou des traînées de lymphangite Une adénopathie inguinale sensible homolatérale La porte d’entrée (intertrigo inter-orteil le plus souvent) Un placard à limites nettes unilatéral avec un bourrelet périphérique caractéristique +++ Des lésions qui peuvent rapidement devenir bilatérales. Écarter une dermohypodermite nécrosante, éliminer les signes de gravités. Rechercher une porte d’entrée cutanée locorégionale : Délimiter au feutre les contours du placard inflammatoire ou réaliser une photographie. Rechercher porte d’entrée et d’autres localisations : Post curage ganglionnaire axillaire, abdomen, sein, région péri ombilicale, organes génitaux. Rechercher des signes de thrombophlébite du sinus caverneux (céphalées, cordon veineux facial, exophtalmie, ophtalmoplégie, œdème papillaire, baisse unilatérale de l’acuité visuelle). Signes associés : Fièvre, Douleur, Adénopathie sensible. Lymphangite, Adénopathies satellites Examens complémentaires : Aucun sauf en cas de : • Morsure animale ou humaine • Après un voyage en zone tropicale • Origine post-traumatique, liée aux soins (cathéters veineux périphériques) ou à une injection septique ; • Lésions suppuratives ; • Échec d’un traitement antibiotique présumé adapté • Sujet immunodéprimé ; • Signes de gravité locaux ou généraux (faisant craindre une DHBN). • Prélèvements bactériologiques : Hémocultures (rarement positives), Prélèvement de la porte d’entrée, Prélèvement du liquide d’une bulle. N.B. : les prélèvements cutanés de surface et les sérologies streptococciques n’ont pas d’intérêt. • Bilan biologique : NFS (hyperleucocytose à PNN) : (> 12 000/mm 3 ) avec polynucléose neutrophile (> 7 000/mm 3 ). CRP (sd inflammatoire) : > 150 mg/L Ionogramme, glycémie, fonction rénale, enzymes musculaires, bilan d’hémostase si signes de gravité • Echo-doppler veineux des membres inférieurs : en cas de doute diagnostique avec une phlébite++. Aucun Diagnostics différentiels : Thrombose veineuse, Eczéma de stase, Œdème des membres inférieurs, Fasciite nécrosante, Poussée inflammatoire d’insuffisance veineuse, Gangrène de Fournier : si localisation périnéale et sepsis. Atteinte ORL dont : L’éthmoïdite qui est une urgence grave Les kystes épidermiques surinfectés et les zonas de la face Eczéma aigu Extension locale d’une folliculite staphylococcique Principaux diagnostics différentiels des DHBNN : Evolution : Favorable : 80% cas : -Disparition de la fièvre en moins de 72H. -Desquamation post-inflammatoire est possible. Défavorable ; -Formation d’abcès +/- profond : nécessitant une incision et drainage. -Signes de sepsis, voire de choc, sont possibles en cas de bactériémie importante, même en l’absence de complication locale. -Evolution sous TTT non favorable : évoquer un germe résistant à l’antibiotique prescrit, mauvaise osbservance, immunodépression, ou un autre diagnostic. Syndromes poststreptococciques–glomérulonéphrite aiguë Récidives: absence de traitement des facteurs de risque Evolutions et complications 1/ Récidives 2/Streptoccociques : *Complications locales : Ecthyma, érysipèle Fascite nécrosante Cellulites Abcédation gommeuse *Complications toxiniques: Scarlatine- 2/Staphylococciques: *Complications locales : Staphylococcie maligne de la face Complications toxiques: Impétigo bulleux Epidermolyse staphyloccocique aigue Génerales : Décompensation de tares et complications de décubitus Localisations septiques hématogènes Constitution ou aggravation d’un lymphœdème +++ Glomérulonéphrite post-streptococcique : rare, ( justifie la recherche d’une protéinurie à la bandelette après 15 jours) Choc toxinique Bactériémie Phlébite profonde Récidives : -MI +++ ,peu au visage Pour la prévenir, il est recommandé de traiter la porte d’entrée (quand elle est identifiée) et de prendre en charge les autres facteurs de risque (œdème ou lymphœdème, obésité). Arbre décisionnel Autres Dermohypodermites Bactériennes Dermohypodermite bactérienne nécrosante